Steve Costello, director ejecutivo de filantropía de St. Mary’s Health System, demuestra la facilidad con la que las puertas de los baños de las habitaciones de los pacientes se caen de las paredes en la nueva Unidad de Comportamiento de Adultos en St. Mary’s. Centro Médico Regional de Mary en Lewiston. Toda el ala se ha diseñado teniendo en cuenta la seguridad del paciente, sin dejar bordes que sirvan de palanca para ahorcarse. Andree Kehn/Diario Sun
LEWISTON — Los proveedores de atención de la salud mental han enfrentado grandes desafíos durante los 23 meses desde que comenzó la pandemia en Maine, ya que la demanda de atención se ha disparado, persiste la escasez de personal y una cantidad histórica de profesionales médicos están abandonando el campo.
La pandemia ha “aumentado drásticamente” la necesidad de servicios de salud mental, dijo el Dr. Michael Kelley, psiquiatra y director médico de salud conductual de St. Sistema de Salud de María.
La Encuesta de pulso doméstico, una encuesta de hogares estadounidenses realizada por seis agencias federales para rastrear los impactos sociales y económicos de COVID-19, encontró que el 32% de los adultos informaron síntomas de ansiedad y depresión en diciembre de 2021 y el 42% de los adultos informaron en diciembre 2020.
A modo de comparación, una encuesta de hogares estadounidenses en 2019 encontró que alrededor del 8% de los adultos tenían síntomas de ansiedad y depresión.
No es solo el volumen de pacientes lo que ha aumentado, sino también el nivel de atención necesario, dijo Kelley. Por ejemplo, los trastornos por uso de sustancias se han “amplificado”, con un número récord de sobredosis accidentales reportadas el año pasado.
“Lo que he visto (es) que casi todos los pacientes que veo, sin importar para qué los remitan (depresión, ansiedad, uso de sustancias, problemas de relación), hablan sobre cómo COVID ha empeorado su problema”, dijo el Dr. Annie Derthick, psicóloga clínica licenciada y directora de ciencias del comportamiento del programa de residencia en medicina familiar del Central Maine Medical Center.
“Hablan de cómo el aislamiento social en particular ha exacerbado los síntomas, ha puesto tensión en las relaciones, ha limitado los recursos y ha aumentado el estrés en general”, dijo.

La Sala de la Serenidad en St. La nueva Unidad de Comportamiento de Adultos del Mary’s Regional Medical Center cuenta con muebles protegidos con ligaduras sin cables ni cables accesibles que puedan usarse para autolesionarse. Andree Kehn/Diario Sun
Muchos están lidiando con un mayor estrés financiero y con la inseguridad alimentaria y de vivienda, agregó.
“Nuestra clínica para pacientes ambulatorios literalmente duplicó la cantidad de referencias entre 2019 y 2020”, dijo Kelley, quien también es asistente en la unidad psiquiátrica general para pacientes hospitalizados en St. Centro Médico Regional de Mary en Lewiston.
“Y eso nunca se detuvo, simplemente siguió empeorando”, dijo Kelley. «Probablemente sea un 150% más de lo que era antes».
En algunas partes del estado, puede tomar de seis a nueve meses encontrar un proveedor, dijo.
“Tuvimos que hacerlo, por primera vez en St. Mary, limite nuestra captación solo al área de los tres condados”, dijo Kelley, refiriéndose a los condados de Androscoggin, Oxford y Franklin.
“Siempre habíamos recibido pacientes de cualquier parte del estado y recibimos tantos que solo para poder atender nuestra propia área, tuvimos que limitarlo, lo cual es triste. Nunca querríamos limitar nuestra atención a nadie”.
Los Servicios de Salud Mental Tri-County con sede en Lewiston también vieron un aumento dramático en la demanda, dijo la directora ejecutiva Catherine Ryder.
Antes de la pandemia, es posible que los pacientes deban esperar unos días o, como máximo, un par de semanas para recibir servicios.
“Eso se ha volcado por completo”, dijo Ryder.
“Pasamos de un lugar en el que, ya sabes, la gente estaba trabajando en la oficina, y alguien llamaba y normalmente podíamos recibirlos dentro de esa semana, si no dentro de unos días. Y hoy, tenemos una lista de espera extravagante en casi todos los servicios”.
S t. El departamento de emergencias de Mary pasó de un promedio de ocho a 10 visitas de pacientes psiquiátricos por día a aproximadamente 18.
“Sin embargo, es incluso peor de lo que parece, porque las unidades están llenas todo el tiempo”, dijo. Antes de la pandemia, el tiempo promedio desde que alguien ingresaba al departamento de emergencias hasta que salía era de ocho horas; ahora son 36 horas.
UNA CRISIS DE PERSONAL
La gran demanda de atención se ve agravada por la escasez generalizada de personal. Si bien la fuerza laboral de atención de salud mental y conductual de Maine ya estaba luchando antes de la pandemia, COVID-19 ha exacerbado el problema.
“Hemos tenido una crisis de personal durante el último año y medio por lo menos. Y no estamos solos”, dijo Ryder.
“Si tuviera que hablar con cualquier proveedor en el estado de Maine, ya sea un hospital o un centro comunitario de salud mental o su Walgreens local, todos están buscando personal. Pero, en nuestro mundo, significa que las personas quedan desatendidas”.

Habitaciones de pacientes en la nueva Unidad de Comportamiento de Adultos en St. Andrews El Centro Médico Regional de Mary en Lewiston tiene televisores, que deben estar empotrados en la pared para que todos los cables sean inaccesibles. Los comentarios de los pacientes incluían la preocupación de que era demasiado fácil perder la noción del tiempo en la unidad. Todas las nuevas habitaciones cuentan con un reloj protegido. Andree Kehn/Diario Sun
Kelley dijo que probablemente perdió alrededor del 10% de su personal de enfermería solo por la jubilación anticipada. Las personas en un grupo de edad de alto riesgo que se enfrentarían a una enfermedad potencialmente mortal todos los días comprensiblemente abandonaron la fuerza laboral, dijo.
“Cuando hablas todos los días con un paciente y tienes que preguntarte si esa persona podría estar exponiéndote, es increíblemente estresante”, dijo Kelley.
Eso, y el alto agotamiento de los trabajadores, ha provocado que algunos abandonen los hospitales para dedicarse a la práctica privada o abandonar el campo por completo.
“Trabajamos con algunas de las personas más pobres, marginadas y enfermas de nuestras comunidades; los más vulnerables”, dijo Ryder. “Entonces, cuando tienes que llevar eso, además de tu propia experiencia, se llama traumatización vicaria en nuestro campo, las personas a menudo se sienten realmente abrumadas”.
Ryder entiende eso en un nivel profundamente personal. Su hijo murió de una sobredosis accidental en diciembre.
“He luchado para volver a ponerme de pie mientras atendía las necesidades de nuestra comunidad al mismo tiempo”, dijo.
Incluso sin escasez de personal, los proveedores de servicios como Tri-County Mental Health Services y St. Mary’s necesita más proveedores que nunca solo para satisfacer la demanda que ha dejado la pandemia.
“Llevo allí 30 años; Nunca hemos tenido dificultades como esta en términos de contratación y retención de personal a largo plazo. Es un mundo diferente en el que vivimos”, dijo Ryder.
ENTORNO DE CUIDADO HACIENDO LA DIFERENCIA
Si pudiera señalar una luz brillante en medio de los últimos dos años, es St. La nueva unidad de hospitalización de salud mental de Mary, dijo Kelley. La unidad de 18 camas fue diseñada para ser “un lugar para brindar atención que coincida con la prestación de cuidados”, dijo Kelley en octubre pasado, cuando la unidad aún estaba en construcción.
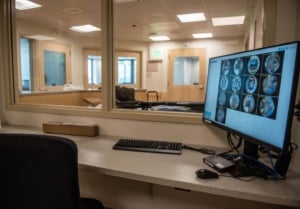
La estación de enfermería en St. La nueva Unidad de Comportamiento para Adultos de Mary’s Regional Medical Center cuenta con un monitor que ofrece una vista de cámara en habitaciones de pacientes seleccionadas. Andree Kehn/Diario Sun
Ahora con pacientes en la unidad, el espacio actualizado, con sus habitaciones individuales, baños privados y ventanas grandes, el nivel de atención St. Mary’s puede proporcionar «noche y día», en comparación con la unidad anterior, dijo Kelley.
Las habitaciones privadas, cada una con sus propios televisores, han hecho una diferencia inconmensurable, dijo. Poco después de que los pacientes pudieran llenar la nueva unidad, experimentaron un brote. Antes de que abriera la unidad, los pacientes habrían estado atrapados en habitaciones oscuras y lúgubres sin una fuente de entretenimiento y posiblemente un compañero de cuarto, y ahora todos tienen su propio espacio para aislarse.
Las restricciones de COVID, como el aislamiento y el uso de máscaras, pueden ser difíciles para cualquiera, pero especialmente para aquellos que experimentan problemas de salud mental. Pero en el transcurso del brote, no hubo un solo incidente, dijo Kelley.
La nueva unidad también está equipada para manejar a alguien con COVID u otra enfermedad infecciosa, lo que significa que pueden permanecer en la unidad psiquiátrica mientras reciben otra atención médica. Antes, un paciente que diera positivo no podía ser admitido en la unidad y, en cambio, tenía que ir a un piso médico, que no necesariamente está equipado para manejar las necesidades psiquiátricas de un paciente.
“Los pacientes se llevan mejor. Están mucho más tranquilos y relajados”, dijo Kelley.
“Y creo, espero, que se sientan más cuidados solo porque el entorno está diseñado para ellos”.
Historias relacionadas







Usuario / contraseña invalida.
Por favor revise su correo electrónico para confirmar y completar su registro.
Utilice el siguiente formulario para restablecer su contraseña. Cuando haya enviado el correo electrónico de su cuenta, le enviaremos un correo electrónico con un código de reinicio.